理念・方針
理念
医師の処方に基づき、受療者の身体機能(障害度・残存能力・リスク等)を評価し、主に神経生理学・生態力学的観点から最大限の機能回復に努めます。ADL・QOLの向上を究極の目的とし、家庭復帰・地域復帰・社会復帰を目指します。回復期リハビリテーションの役割を全うするため、関係部署とチームアプローチを行います。
方針
- 患者様にはいつも笑顔でお迎えし、やさしい対応を心がけます。
- インフォームド・コンセントを常に心がけ、決して治療者側の押し付けにならないよう、双方のニーズを考慮しながらリハビリテーション・サービスを行います。
- 入院患者様においては、本来の医療機関としての任務である医療(治療)技術を提供すべく、おおむね1〜3ヶ月の入院期間を前提にリハビリテーション・サービスを行うことを原則とします。
- 外来患者様においては、常に生活を考慮しながら本来の医療機関が行うリハビリテーション・サービスを行うことを原則とします。
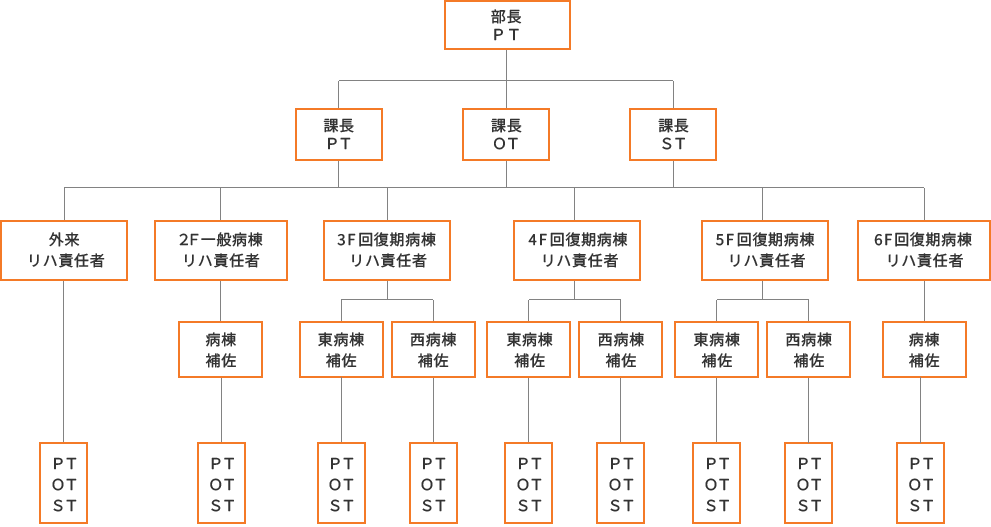
リハビリテーション部組織図
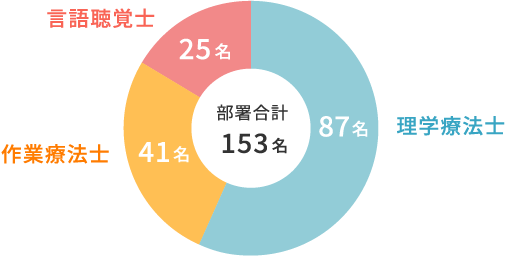
スタッフ構成

※データは2023年8月時点のものです。
平均年齢
33.3歳

若手とベテランどちらも
活躍する職場です。
職種別人数
経験年数
理学療法士(Physical Therapist:PT)
理学療法は、病気・怪我などによって運動機能が低下した状態にある方の機能の改善を目的として、電気・ロボット機器など物理的手段も取り入れながら運動療法を実施します。具体的には、起きる、座る、立つ、歩くといった基本動作の困難さや、トイレ・着替え・外出といった日常生活の不便さに対し、運動機能の改善により生活の質の向上を目指します。また、地域にお住まいの方々に対する介護予防支援事業にも関わっています。

作業療法士(Occupational Therapist:OT)
作業には、日常生活活動、家事、仕事、趣味、遊び、対人交流など、人が営む生活行為と、それを行うのに必要な心身機能が含まれます。そのような中で、身体機能、精神・認知面、発達、高齢期の障害によって、日々の作業全般に困難が生じた方に対し、特に手を用いる作業を通じた運動療法を実施します。また、作業の専門家としてPTと協同しながら、車椅子や自助具といった福祉用具や住宅改修の提案も行います。

言語聴覚士(Speech-Language-Hearing Therapist:ST)
話す・聞くといったコミュニケーションの障害、食事がうまく摂取できない症状に対し、口腔機能の改善を目的とした運動療法や机上での認知機能トレーニングを中心に実施します。ことばの問題は、脳卒中後の失語症、発達の遅れ、声や発音の障害など多岐に渡りますが、病態に応じた適切な検査・評価を実施し、訓練・指導を行います。また、医師による飲み込み機能検査の補助、管理栄養士と協同し、段階的な食事形態の提供と実食訓練を行います。

病棟紹介
回復期リハビリテーション病棟(3〜6階)
脳血管疾患や大腿骨骨折等の病気・怪我による急性期での治療を終えた患者さんに対して、様々な専門職種が協働して集中的なリハビリテーションを提供し、自宅退院および社会復帰を目指していく病棟です。
- 脳血管疾患、運動器疾患、脊髄損傷、頭部外傷など、亜急性期から積極的なリハビリを提供
- 病棟配属PTOTSTスタッフによるリハビリ、頻度:365日、1日最大3時間
- ひとりの療法士1日:最大7人(内、担当4〜5名)
- 平均在院日数:75.7日(2022年度)
回復期リハビリテーション病棟
疾患別患者割合(2022年度)
障害者施設等一般病棟(2階)
何らかの疾患により重度の肢体不自由や意識障害となられた方、神経難病に罹患された方、重度の障害をお持ちの方等の療養を目的とした病棟です。
- 回復期対象外の脳卒中・運動器疾患、神経性難病、廃用症候群、がん緩和ケア、終末期医療、地域に根ざしたバックベッドの役割など
- 入院患者リハビリ処方90%以上2階配属PTOTSTによるリハビリ、頻度:1日1〜2回、1回:20〜60分
- ひとりの療法士1日:最大8〜9人
- 平均在院日数:65.4日(2022年度)
外来リハビリテーション
伊予病院を退院された方や通院でのリハビリが必要と医師に診断された方、小児外来で運動機能・認知機能・ことばや発声の発達に不自由さ、遅れがあると診断された小児等へのリハビリを行っています。
- 地域に根差し、小児分野を中心としたリハビリを幅広く提供
- 主な対象疾患:脳性麻痺、染色体異常・先天奇形、知的発達障害、言語発達遅延、吃音、脊髄損傷、脳卒中、脳炎、脳腫瘍、骨系統疾患、神経筋疾患等
- 配属PTOTSTによるリハビリ、頻度:最大週1回(個別に大きく異なる)1回基本60分
- ひとりの療法士1日:最大7人
リハビリテーション対象疾患
中枢神経疾患
脳卒中、脊髄損傷、脳外傷、中枢神経の変性疾患、腫瘍、脳血管異常、脳炎、小児発達障害 等
運動器疾患
手足・脊椎の骨折術後、肩関節周囲炎、退行変性疾患、腰椎椎間板ヘルニア、靭帯損傷、変形性
関節症、脊柱管狭窄症、四肢の切断、運動器不安定症、運動器由来の疼痛 等
呼吸器疾患
慢性閉塞性肺疾患、肺炎、結核後遺症、喘息、全身麻酔術後の肺機能低下、気管切開術後 等
心疾患
心筋梗塞、狭心症 等
その他
内科的疾患
悪性腫瘍、糖尿病、術後体力低下・廃用症候群 等
部署の取り組み
地域介護予防活動に参加
2017年より、伊予市長寿介護課の地域介護予防活動に参画し、さまざまな取り組みを展開しています。
ミカンまる体操(伊予市との取り組み)

健康教室
公民館や集会所、個人宅を利用して定期的に開催されている健康教室に講師として出張しています。
体力測定、ミカンまる体操、ストレッチ、筋力トレーニング、認知症予防トレーニング、口腔ケア体操、講話などを行っています(参加者:65歳以上)。
※健康教室の実施日等については、伊予市長寿介護課へお問い合わせください。


その他 出前講座の実施
松前町における介護予防教室(体力測定・筋トレ・口腔機能・認知機能トレーニング、講話)に講師として参加しています。
また、愛媛大学教育学部特別支援教育コースの講義や、愛媛大学附属小学校・中学校・高校において、ことばの問題を抱える生徒とご家族への相談窓口として関わっています。
院内チーム活動
職種の垣根を越えて診療支援チームを結成し、多角的な視点で患者さんのリハビリに関わっています。
診療支援7チーム
- 歩行支援チーム(構成メンバー:理学療法士)
・ 出来るだけ早期の歩行獲得を目指すとともに、安全な移動手段を検討する。
・ ケースごとの目標を達成するため、装具、リハ支援ロボットや新たな技術の活用を支援する。
・ 医療安全対策委員会と協同し、転倒・転落予防の施策を講ずる。 - 排泄ケアチーム(構成メンバー:医師、看護師、作業療法士)
・ 尿道カテーテルの抜去とともに、尊厳ある排尿・排便の自立を支援する。 - 呼吸循環チーム(構成メンバー:医師、看護師、理学療法士、言語聴覚士)
・ 頚髄損傷者の排痰と呼吸機能の向上を図る。
・ 呼吸循環フィットネスの維持・向上により、本人に適した生活・活動ができる身体つくりを支援する。
・ 気管切開カニューレを可能な限り抜去する。 - 上肢機能支援チーム(構成メンバー:作業療法士)
・ 脳卒中片麻痺者に対し、日常生活で使える麻痺側上肢機能の改善を支援する。 - 認知症ケアチーム(構成メンバー:看護師、介護士、薬剤師、作業療法士、言語聴覚士)
・ 認知症があっても、尊厳のある生活ができるように支援する。 - 栄養サポートチーム【栄養チーム・褥瘡チーム・摂食嚥下チーム】
(構成メンバー:医師、薬剤師、管理栄養士、看護師、理学療法士、言語聴覚士)
・ 経口摂取獲得への評価・訓練・指導、適切な栄養評価と摂取手段獲得、褥瘡発生予防および治療を支援。 - シーティングチーム(作業療法士、理学療法士)
・ 適切な座位保持の確保を支援する。
・ 褥瘡予防のために、適切な車椅子や座位保持装置の導入およびポジショニングを検討する。
リハビリテーション部2チーム
- 地域連携チーム(構成メンバー:理学療法士、作業療法士)
・ 伊予病院グループ内の各施設・多職種で構成された地域連携推進委員会の傘下のもと、リハビリスタッフ間の連携を促す。
・ 生活支援における申し送り・振り返りの徹底、病棟ミーティングでの発信活動。 - スペシャルフィットネスチーム(構成メンバー:理学療法士)
・ 運動器疾患患者に対する徒手的な介入方法の検討。
・ 自主訓練内容の開発と啓蒙活動。

